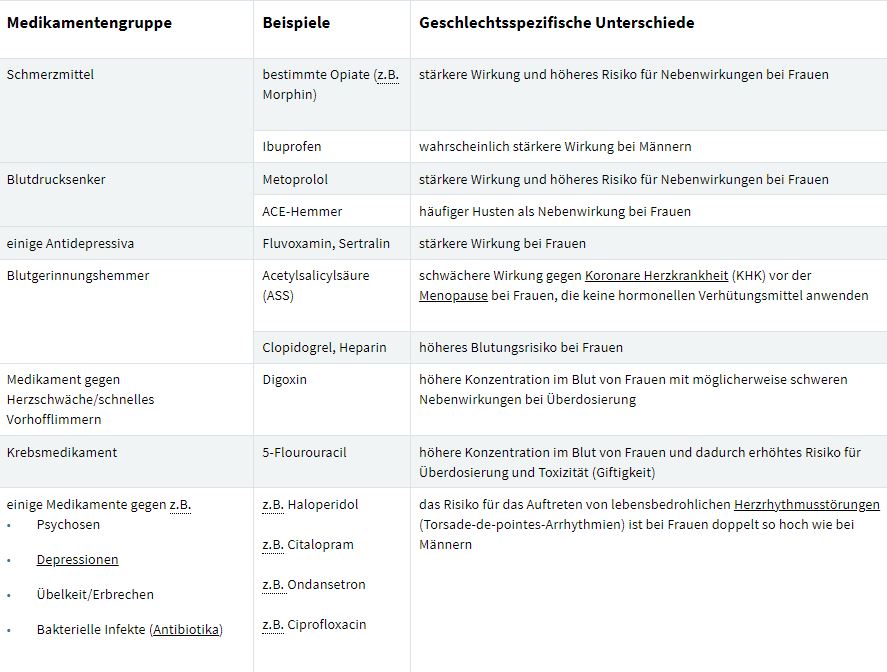
Frauen haben andere Symptome bei Herzinfarkten und andere Wirkungen bei Medikamenten – während bei Männern Brustkrebs häufiger übersehen wird: Das Geschlecht und entsprechende Stereotype beeinflussen sowohl die Diagnose von Krankheiten als auch die Wirkung von Behandlungen. Doch viel zu selten ist uns und den behandelnden Ärzt:innen das bewusst – mit teilweise fatalen Folgen. Besonders für Frauen, die sowohl in medizinischen Studien als auch in ärztlichen Fachbereichen und Spitzenposten stark unterrepräsentiert sind. Das will Gendermedizin ändern.
In Berlin geht derzeit bei doppelt so vielen Frauen der erste Herzinfarkt tödlich aus wie bei Männern. Auch in Österreich starben seit 1970 deutlich mehr Frauen als Männer an der Krankheit. Die Übersterblichkeit von Frauen beim ersten Herzinfarkt ist einerseits darauf zurückzuführen, dass sie durchschnittlich erst im höheren Alter einen erleiden. Laut der Deutschen Gesellschaft für Kardiologie treten Herzinfarkte bei Männern am häufigsten im Alter zwischen 68 und 76 Jahren auf, bei Frauen erst zwischen 76 und 84 Jahren. Andererseits unterscheidet sich die Symptomatik zwischen Frauen und Männern stark. Während Männer typischerweise von einem Engegefühl in der Brust und starken Schmerzen im Kiefer und linken Arm berichten, kämpfen Frauen häufiger mit starker Übelkeit, Atemnot und Beschwerden im Oberbauch und Rücken.
Weil diese Symptome oft nicht mit denen eines Herzinfarkts in Verbindung gebracht werden, zögert man, den Notruf zu betätigen.
In Berlin werden Frauen daher durchschnittlich 30 Minuten später ins Spital eingeliefert als Männer. Das hat verheerende Folgen, weil die rasche Behandlung der Patient:innen oft über Leben und Tod entscheidet.
Frauen:
- plötzliche und starke Übelkeit und Erbrechen
- Atemnot
- Schmerzen im Oberbauch
- Starke Rücken- und Nackenschmerzen
Männer:
- Starkes Engegefühl
- Drücken/Brennen in der Brust
- Schweißausbrüche
- Massiver Schmerz der vom Brustkorb in den Arm ausstrahlt
Gendermedizin: Frauen sind nicht einfach nur „leichte“ Männer
„Gendermedizin hat die Gesundheit aller Geschlechter im Blick. Aber natürlich ist es so, dass gerade am Anfang die Frauen gesundheitlich viel schlechter versorgt waren als Männer und es dadurch bei Frauen einen enormen Aufholbedarf gibt“, sagt Dr.in Miriam Hufgard-Leitner, Gendermedizinerin an der Universität Wien zu Kontrast. Ihre Uni hat sich bereits im Mission-Statement der Geschlechterforschung verschrieben. Seit 2010 gibt es dort die erste Professur für Gendermedizin im deutschsprachigen Raum.
Moderne Medizin hat sich lange Zeit strikt am männlichen Körper orientiert. Auch heute ist das oft noch so. Es werden biologische Unterschiede zwischen Frauen und Männern oft außer Acht gelassen, obwohl diese einen erheblichen Einfluss auf die Wirkung der Medikamente haben. Selbst bei Tierversuchen werden größtenteils männliche Mäuse eingesetzt, obwohl weibliche Tiere oft eine andere Reaktion auf die Wirkstoffe haben. Auch in klinischen Studien sind die Geschlechterverhältnisse nicht ausgewogen, Frauen sind meistens unterrepräsentiert.
Auf Druck der Gendermedizin hat sich in den letzten Jahren aber einiges getan:
Große Institutionen wie die FDA (Food and Drug Administration) in den USA haben inzwischen festgelegt, dass Medikamente nicht mehr ausschließlich an Männern getestet werden dürfen, wenn sie auch für Frauen auf den Markt kommen.

Aber auch bei der Versorgung von Patient:innen müsste man auf die geschlechtsspezifischen Unterschiede eingehen, so Hufgard-Leitner. Bei der Behandlung von Frauen gehen Ärzt:innen oft einfach von „leichten Männern“ aus: Sie passen medikamentöse Dosierung also nur an das Körpergewicht an, obwohl eine frauenspezifische Empfehlung wichtig wäre, die auch die unterschiedlichen Wasser- und Körperfettanteile sowie Zyklusphasen berücksichtigt. Für den Weg durch den Magen und Darm braucht eine Tablette bei Frauen meist länger als bei einem Mann. Auch in den Nieren werden bei Frauen Wirkstoffe langsamer abgebaut. Die Folge davon ist zum Beispiel die häufige Überdosierung von Medikamenten bei Frauen.
Brustkrebs bei Männern: Gendermedizin hilft beiden Geschlechtern
„Die Medizin findet nicht im Elfenbeinturm statt, wo immer alles richtig gemacht wird. Sie ist an gesellschaftliche Modelle gebunden. So zum Beispiel auch an unsere Wahrnehmung von Geschlechtern“, sagt Hufgard-Leitner. Gendermedizin hat also nicht nur die unterschiedliche biologische Beschaffenheit vom Körper im Blick, sondern auch die gesellschaftliche Wahrnehmung der Geschlechter hat Einfluss auf die Behandlung der Patient:innen. Das betrifft nicht nur Frauen, sondern auch Männer. Hufgard-Leitner führt hier das Beispiel Brustkrebs an: Obwohl auch Männer an Brustkrebs erkranken können, ist dieses Wissen kaum in der Gesellschaft verankert. So kommt es häufig erst zur Diagnose, wenn der Krebs schon in einem fortgeschrittenen Stadion ist. Durch Sensibilisierungs- und Aufklärungsarbeit bei medizinischem Personal, aber auch in der Gesellschaft, kann man diesen Strukturen entgegenwirken.
Endometriose: 7 bis 9 Jahre dauert es, bis die Krankheit erkannt wird
Ein weiteres Anliegen der Gendermedizin ist der Ausbau der Forschung über frauenspezifische Krankheiten, wie zum Beispiel der Endometriose. Die chronische Krankheit, bei der gebärmutterschleimhautartiges Gewebe außerhalb der Gebärmutter wächst, was zu Zystenbildungen, chronischen Schmerzen bis zu Unfruchtbarkeit führen kann, zählt zu einer der häufigsten gynäkologischen Krankheiten. Laut der Medizinischen Universität Wien sind bis zu 300.000 Frauen in Österreich betroffen, die Dunkelziffer ist deutlich höher.
Obwohl jede 10. Frau unter Endometriose leidet, vergehen im Schnitt sieben bis neun Jahre, bis die Patientin diagnostiziert wird und mit einer Behandlung begonnen werden kann. Dass so viel Zeit zwischen Einsetzen der Beschwerden und Beginn der Behandlung vergeht, hat einerseits mit der wenigen Aufklärung und dem fehlenden Bewusstsein über frauenspezifische Krankheiten zu tun. Andererseits werden die Schmerzen von Frauen häufig ignoriert und verharmlost. Das zeigt etwa die Studie „Geschlechtsspezifische Vorurteile bei der Einschätzung des Schmerzes anderer“ von 2021, bei der Fallgeschichten und Videos von Personen mit Schmerzen gezeigt wurden. Die Betrachter:innen schätzten dabei die Schmerzen von Männern stärker ein und verschrieben diesen eher Schmerzmittel – statt psychologischer Behandlung.
Im Fall von Endometriose wird Frauen hingegen häufig erklärt, starke Menstruationsbeschwerden seien eben normal. Die Suche nach den tatsächlichen Ursachen bleibt aus.
Ein weiteres Beispiel stellt der Skandal um defekte Verhütungsspiralen dar – der im Oktober 2022 mediale Aufmerksamkeit bekam. Obwohl der spanische Hersteller Eurogine bereits im Oktober 2019 die Information zu den schadhaften Spiralen veröffentlicht hat, hat in Österreich erst rund ein Jahr später das zuständige Bundesamt eine entsprechende „Sicherheitsinformation“ online gestellt. Das Ergebnis: Bis zu 19.000 Frauen leiden aufgrund der kaputten Verhütungsspirale unter starken Schmerzen, inneren Blutungen oder unwirksamer Verhütung. Das zeigt einmal mehr, dass Frauengesundheit in Österreich nicht ernst genommen wird.
Nur 12 Prozent der Primarärzt:innen sind Frauen
Frauen sind aber nicht nur in medizinischen Studien unterrepräsentiert. Sie stellen zwar im nicht-ärztlichen Gesundheitspersonal (dazu gehören zum Beispiel Pflegekräfte, Physiotherapeut*innen und Hebammen) mit rund 81,5 Prozent die deutliche Mehrheit. Und auch bei den Medizinstudent:innen überwiegt in den letzten Jahren der Frauenanteil. Aber wenn es um Spitzenposten geht, sind sie in der Minderheit. Nur 12 Prozent aller Primarärzt:innen sind Frauen. Auch nur knapp 40 Prozent der niedergelassenen Ärzt:innen sind Frauen.
Auch der Chirurgie-Bereich ist männerdominiert. Eine kanadische Studie hat 2022 herausgefunden, dass das für Frauen mitunter gefährlich sein kann. So haben Frauen bei Operationen ein 15 Prozent höheres Risiko für Komplikationen, wenn sie von männlichen Chirurgen operiert werden, als wenn sie von Chirurginnen behandelt wurden.
Um Fragen von geschlechtsspezifischer Medizin auch hierzulande mehr Aufmerksamkeit zu geben, gibt es in Kärnten seit November 2021 eine Modellregion für Gender Medizin. Fünf Ärzt:innen bekommen jährlich die Diplomausbildung „Gender Medicine“ vom Land Kärnten finanziert. In der Pflegeausbildung ist geschlechtersensible Medizin verankert und in der Bevölkerung soll durch niederschwellige Veranstaltungen zu dem Thema Bewusstsein geschaffen werden.
(maximal 5 Antwortmöglichkeiten)




































„Gendermedizin hilft beiden Geschlechtern“ … das lesen wir irgendwann im Laufe des Beitrags. Aber erstmal wird wieder der Zeitgeist ausschlachtet und uns Frauen ein weiterer Opferstempel aufgedrückt. Reicht es nicht irgendwann? Es gibt wohl viele Frauen, die davon profitieren oder sich in ihrem Selbstmitleid suhlen. Aber es tut weder unseren Selbstbewusstsein noch unserem Selbstverständnis gut, permanent zu betonen, wie arm und klein wir sind.
Liebe Thea Völk!
Vielen Dank für Ihren Kommentar!
Es geht nicht darum, sich über einen (weiteren) Opferstatuts zu freuen – im Gegenteil. Es wäre einfacher, wenn es derartige Artikel und Kritiken nicht mehr bräuchte. Doch real kostet es Frauen ihre Gesundheit, weil Krankheiten nicht oder falsch diagnostiziert werden – und sie falsche Medikamente etc. bekommen.
Mit freundlichen Grüßen
Claudia Binder für die Redaktion